Το άρθρο αναλύει την κρίσιμη κατάσταση των χαμηλόμισθων νοικοκυριών στην Ελλάδα, που αντιμετωπίζουν εξοντωτικές δαπάνες υγείας. Σύμφωνα με την Eurostat, η χώρα καταγράφει τις υψηλότερες ανεκπλήρωτες ιατρικές ανάγκες στην ΕΕ, με το 21,9% των πολιτών να μην έχει πρόσβαση σε αναγκαίες ιατρικές υπηρεσίες λόγω οικονομικών δυσκολιών.
Η κατάσταση είναι ιδιαίτερα σοβαρή για τα φτωχότερα νοικοκυριά, με το 36% να μην μπορεί να καλύψει βασικές ιατρικές ανάγκες, ενώ το 59,4% αδυνατεί να πληρώσει για οδοντιατρική φροντίδα. Η έρευνα του ΠΟΥ υπογραμμίζει ότι οι καταστροφικές δαπάνες υγείας, που επηρεάζουν κυρίως το φτωχότερο 20% του πληθυσμού, οφείλονται κυρίως σε φάρμακα και εξωτερική ιατρική περίθαλψη.
Παρά την αύξηση των δημόσιων δαπανών για την υγεία μετά την κρίση, οι ανισότητες και οι ελλείψεις στο σύστημα υγειονομικής κάλυψης παραμένουν, ενώ προτείνονται πολιτικές για τη βελτίωση της οικονομικής προστασίας και της πρόσβασης στην υγειονομική περίθαλψη.
Διαβάστε παρακάτω
Γνωρίζουμε από τις έρευνες της Εurostat ότι η Ελλάδα έχει τις υψηλότερες ανεκπλήρωτες δαπάνες υγείας σε όλη την Ευρωπαϊκή Ένωση. Πάνω από ένας στους πέντε πολίτες (21,9%) άνω των 16 ετών που χρειάστηκε ιατρικές εξετάσεις ή θεραπεία το 2024 , δεν μπόρεσε να τις λάβει, λόγω οικονομικής αδυναμίας, μεγάλης αναμονής ή απόστασης από τους παρόχους υγείας.
Οι οικονομικοί λόγοι είναι η βασική αιτία που τα φτωχότερα νοικοκυριά αποφεύγουν ή αναβάλλουν τις επισκέψεις στο γιατρό – παραμελώντας ιδίως την οδοντιατρική περίθαλψη που είναι και πιο ακριβή. Τα στοιχεία της ΕΛΣΤΑΤ είναι ακόμα πιο ανησυχητικά. Ανεβάζουν το ποσοστό των ατόμων που δεν έλαβαν ιατρική εξέταση ή θεραπεία για πρόβλημα υγείας, ενώ τη χρειάζονταν πραγματικά, στο 24,4% – σχεδόν ένας στους τέσσερις. Για τον φτωχό πληθυσμό τα ποσοστά ανεβαίνουν στο 36% – πάνω από ένας στους τρεις. Καταστροφικές είναι οι συνέπειες για τη στοματική υγεία των Ελλήνων, με σχεδόν έναν στους τρεις (32%) να μην μπορεί να πληρώσει για τον οδοντογιατρό. Για τον φτωχό πληθυσμό το ποσοστό ανεβαίνει στο 59,4%.
Αποκαλυπτική έρευνα
Τι συμβαίνει όμως όταν ένα πρόβλημα υγείας είναι τόσο σοβαρό, που έχεις δεν έχεις χρήματα οφείλεις να το αντιμετωπίσεις; Τότε οι δαπάνες υγείας μπορεί να αποδειχθούν καταστροφικές, ωθώντας ένα νοικοκυριό κάτω από το κατώφλι της φτώχειας ή βυθίζοντάς το ακόμα περισσότερο στην ανέχεια. Αποκαλυπτική έρευνα Ελλήνων επιστημόνων για τον Παγκόσμιο Οργανισμό Υγείας (ΠΟΥ), αξιολογεί κατά πόσο οι άνθρωποι στην Ελλάδα μπορούν να αντέξουν οικονομικά την υγειονομική περίθαλψη.
Την έρευνα ανέδειξε σε νέο άρθρο-παρέμβασή του για το Ινστιτούτο ΈΝΑ ο Δημοσθένης Παπαδάτος – Αναγνωστόπουλος, δρ. Πολιτικής Υγείας του τμήματος Ιατρικής του ΑΠΘ και Διδάσκων στο Τμήμα Κοινωνικής Πολιτικής του Παντείου Πανεπιστημίου. Το άρθρο έχει θέμα «Ποιοι και γιατί δεν εμπιστεύονται το σύστημα υγείας – και γιατί αυτό είναι σοβαρό πρόβλημα».
Πότε οι δαπάνες υγείας είναι καταστροφικές
Όπως εξηγεί ο Δ. Παπαδάτος – Αναγνωστόπουλος μιλώντας στο in, καταστροφικές δαπάνες έχουμε όταν οι άμεσες ιδιωτικές πληρωμές για την υγεία ξεπερνούν ένα προκαθορισμένο ποσοστό του εισοδήματος που διαθέτει ένα νοικοκυριό.
«Το «καταστροφικό» σημαίνει ότι το νοικοκυριό αυτό δεν μπορεί πια να καλύψει άλλες βασικές ανάγκες (π.χ. διατροφή, στέγαση, νερό, ενέργεια). Ή ότι μπορεί να τις καλύψει μόνο αν ξοδέψει αποταμιεύσεις, αν πουλήσει περιουσιακά στοιχεία ή αν δανειστεί», μας λέει ο ίδιος.
Όπως τονίζει, υπάρχουν δύο τρόποι για να μετρήσουμε τις «καταστροφικές» δαπάνες. Ο ευκολότερος είναι να θεωρήσουμε καταστροφικές όσες ξεπερνούν ένα καθορισμένο ποσοστό (ένα «κατώφλι») του συνολικού προϋπολογισμού του νοικοκυριού: λ.χ. άμεσες ιδιωτικές πληρωμές για φροντίδα υγείας από 10 ως 25% του οικιακού προϋπολογισμού θεωρούνται καταστροφικές. Αυτός ο τρόπος έχει το μειονέκτημα ότι δεν παίρνει υπόψη την πραγματική ικανότητα πληρωμής.
«Ο άλλος, πιο απαιτητικός αλλά ακριβέστερος τρόπος, είναι να μετρήσουμε τις άμεσες ιδιωτικές πληρωμές ως ποσοστό του συνολικού εισοδήματος, αν από αυτό αφαιρέσουμε τις δαπάνες διαβίωσης. Αν, λοιπόν, οι άμεσες ιδιωτικές πληρωμές φτάνουν το 40% του υπόλοιπου εισοδήματος, είναι καταστροφικές», καταλήγει ο δρ. Πολιτικής Υγείας.
Τι δείχνει η έρευνα του ΠΟΥ για την Ελλάδα
Η έρευνα των καθηγητών Μιχάλη Χλέτσου και Χαράλαμπου Οικονόμου για τον ΠΟΥ, είναι πραγματικό χαστούκι. Καλύπτοντας την περίοδο από το 2008 ως το 2025, καταγράφει το μέγεθος της «υγειονομικής φτωχοποίησης» του πληθυσμού στην Ελλάδα.
Είναι ενδεικτικό ότι με βάση τα τελευταία διαθέσιμα στοιχεία για τον οικογενειακό προϋπολογισμό (2024 με έτος αναφοράς το 2023), το 3% των νοικοκυριών ήταν φτωχά ή φτωχότερα μετά από την πληρωμή ιατρικών – φαρμακευτικών εξόδων από την τσέπη τους.
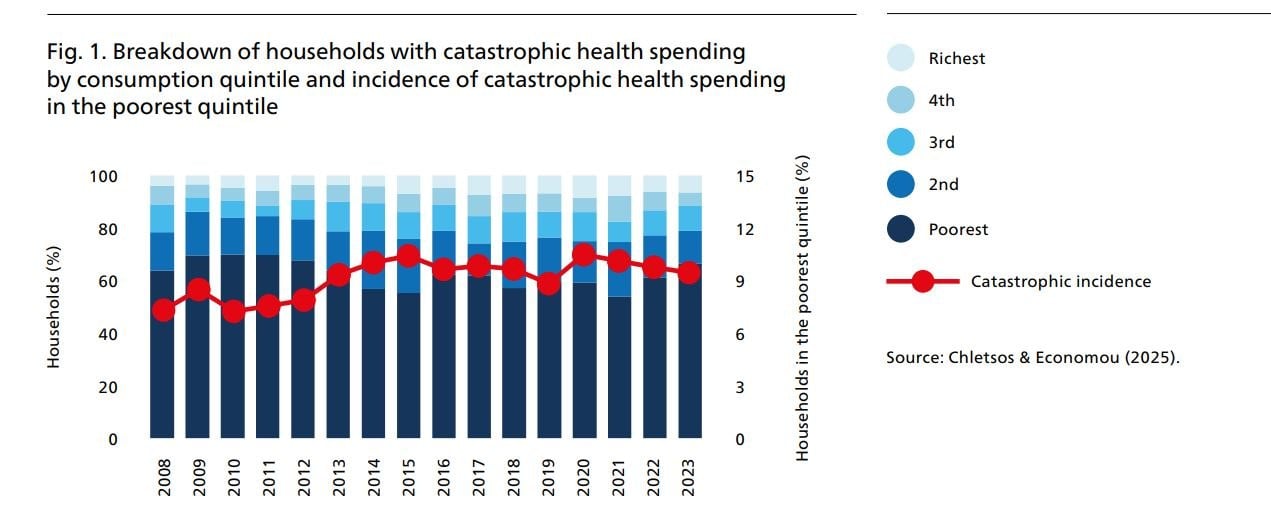
Αντίστοιχα, το 10% των νοικοκυριών αντιμετώπισε καταστροφικές δαπάνες υγείας. Το 2008 καταστροφικές δαπάνες υγείας αντιμετώπισε το 7% του πληθυσμού.
Οι φτωχοί έγιναν… υγειονομικά φτωχότεροι
Οι καταστροφικές δαπάνες για την υγεία συγκεντρώνονται σταθερά στο κατώτερο εισοδηματικό πεμπτημόριο (το φτωχότερο 20% του πληθυσμού), που αντιστοιχεί στα δύο τρίτα του συνόλου. Για τα φτωχά νοικοκυριά η κατάσταση έχει χειροτερέψει δραματικά την τελευταία δεκαπενταετία. Πριν την κρίση σχεδόν ένα στα τέσσερα φτωχά νοικοκυριά αντιμετώπιζε καταστροφικές δαπάνες υγείας. Το 2023 το ποσοστό αυτό είχε ανέβει στο 32%. Δηλαδή σχεδόν ένα στα τρία φτωχά νοικοκυριά κυριολεκτικά «εκτροχιάζεται» οικονομικά αν τύχει και κάποιο μέλος του αρρωστήσει και χρειαστεί σοβαρή ιατροφαρμακευτική περίθαλψη.
Οι καταστροφικές δαπάνες για την υγεία είναι επίσης πολύ υψηλότερες από τον μέσο όρο στα νοικοκυριά με επικεφαλής άτομα που κατηγοριοποιούνται ως μη ενεργά οικονομικά (17%), ηλικίας άνω των 60 ετών (15%), συνταξιούχοι (15%) ή άνεργοι (14%).
Πού οφείλονται οι καταστροφικές δαπάνες υγείας
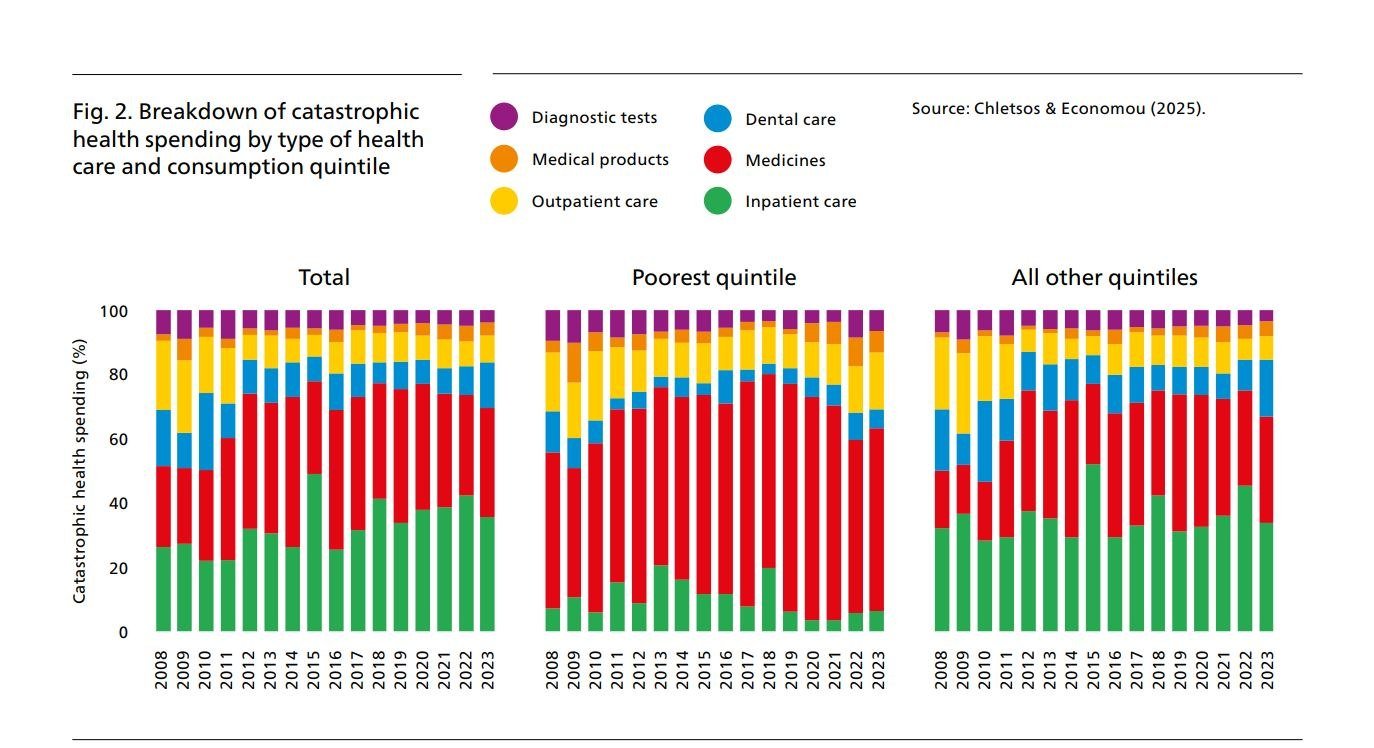
Σύμφωνα με την έρευνα του ΠΟΥ για την Ελλάδα, οι καταστροφικές δαπάνες για την υγεία το 2023 οφείλονταν κυρίως στην ενδονοσοκομειακή περίθαλψη και στα φάρμακα για εξωτερικούς ασθενείς.
Για το φτωχότερο 20% των νοικοκυριών οι καταστροφικές δαπάνες υγείας αφορούσαν κυρίως φάρμακα και ιατρική περίθαλψη εξωτερικών ασθενών. Για το υπόλοιπο 80% οι καταστροφικές δαπάνες αφορούσαν κυρίως έξοδα νοσηλείας και οδοντιατρικής περίθαλψης.
Πριν και μετά την κρίση
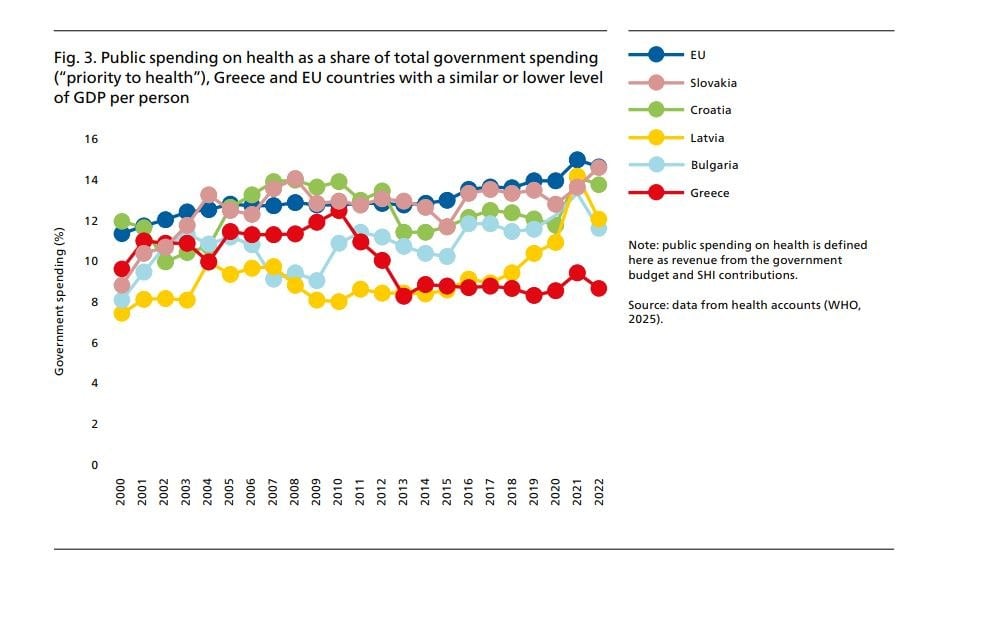
Η οικονομική προστασία των νοικοκυριών σε θέματα υγείας ήταν ήδη σχετικά αδύναμη το 2008, πριν από την οικονομική κρίση. Όμως υπήρχαν ενδείξεις ότι η κατάσταση θα μπορούσε να βελτιωθεί. Για παράδειγμα, η μεγάλη εξάρτηση από τις ιδιωτικές δαπάνες υγείας (οι λεγόμενες «άμεσες πληρωμές από την τσέπη» των πολιτών), είχε μειωθεί λόγω της σταθερής αύξησης των δημόσιων δαπανών για την υγεία ανά άτομο, οι οποίες αυξήθηκαν κατά περίπου ένα τρίτο μεταξύ 2004 και 2008.
Μετά ήρθε η οικονομική κρίση και η κατάσταση οδηγήθηκε στα άκρα. Οι οικονομικές δυσκολίες και οι ανεκπλήρωτες ανάγκες περίθαλψης αυξήθηκαν σημαντικά λόγω των μεγάλων και διαρκών περικοπών στις δημόσιες δαπάνες για την υγεία. Τέθηκαν νέοι περιορισμοί στην υγειονομική κάλυψη, καθώς απαιτήθηκε από τους ασθενείς να πληρώνουν μεγαλύτερη συμμετοχή από την τσέπη τους για φάρμακα και περίθαλψη και μπήκε «πλαφόν» στην εξωνοσοκομειακή φροντίδα.
Μετά την κρίση η κατάσταση βελτιώθηκε για το σύνολο του πληθυσμού, όχι όμως για τα πιο αδύναμα εισοδηματικά στρώματα. Για το 20% των φτωχότερων νοικοκυριών, οι οικονομικές δυσκολίες για κάλυψη δαπανών περίθαλψης και οι ανεκπλήρωτες ανάγκες υγείας δεν δείχνουν ιδιαίτερη βελτίωση σε σύγκριση με την περίοδο της κρίσης.
Οι αιτίες της υγειονομικής φτώχειας
Οι αιτίες της «υγειονομικής κρίσης» των φτωχών νοικοκυριών σύμφωνα με τους επιστήμονες είναι οι εξής:
Η συνεχιζόμενη υποχρηματοδότηση του συστήματος υγείας. Οι δημόσιες δαπάνες για την υγεία έχουν αυξηθεί μετά την οικονομική κρίση, αλλά, ως ποσοστό του ΑΕΠ παραμένουν πολύ κάτω από τον μέσο όρο της ΕΕ, αντανακλώντας την πολύ χαμηλή προτεραιότητα που δίνεται στην υγεία κατά την κατανομή του κρατικού προϋπολογισμού
Επίμονες ελλείψεις και κενά στο σύστημα υγειονομικής κάλυψης του πληθυσμού, τα οποία έχουν δυσανάλογα αρνητικό αντίκτυπο στα άτομα με χαμηλά εισοδήματα.
Προτάσεις πολιτικής
Πώς μπορεί η Ελλάδα να βελτιώσει την οικονομική προστασία του πληθυσμού σε θέματα υγείας;
Οι επιστήμονες προτείνουν μεταξύ άλλων τα εξής:
Μείωση των ανισοτήτων στην πρόσβαση στην υγειονομική περίθαλψη με την επέκταση των παροχών του Εθνικού Οργανισμού Παροχής Υπηρεσιών Υγείας (ΕΟΠΥΥ) σε όλους τους κατοίκους. Τα άτομα που δεν καλύπτονται από τον ΕΟΠΥΥ εξαρτώνται από τις δημόσιες δομές και αντιμετωπίζουν μεγαλύτερα εμπόδια στην πρόσβαση λόγω των μεγαλύτερων χρόνων αναμονής και της έλλειψης προσωπικού και εξοπλισμού. Πολλοί φορολογούμενοι δεν έχουν δικαίωμα στις παροχές του ΕΟΠΥΥ, παρόλο που συνεισφέρουν στη χρηματοδότησή του. Σε αυτούς περιλαμβάνονται και άτομα που έχουν καταβάλει εισφορές στον ΕΟΠΥΥ (ή στους προκάτοχους του) ενώ εργάζονταν, αλλά δεν έχουν πλέον δικαίωμα στις παροχές του ΕΟΠΥΥ λόγω μακροχρόνιας ανεργίας.
Αυτές οι προκλήσεις μπορούν να αντιμετωπιστούν αλλάζοντας τη βάση για το δικαίωμα στις παροχές του ΕΟΠΥΥ από την καταβολή εισφορών στη (φορολογική) κατοικία, όπως συμβαίνει στην Τσεχία ή τη Γαλλία. Αυτό δεν θα απαιτούσε ιδιαίτερες αλλαγές στον τρόπο χρηματοδότησης του ΕΟΠΥΥ. Αντίθετα, θα σήμαινε ότι όλοι οι κάτοικοι θα είχαν δικαίωμα στις ίδιες παροχές υγειονομικής περίθαλψης και ότι η μη καταβολή εισφορών θα αντιμετωπιζόταν με τον ίδιο τρόπο όπως η μη καταβολή άλλων φόρων (δηλαδή με πρόστιμα και όχι με άρνηση πρόσβασης σε υπηρεσίες).
Αύξηση της προτεραιότητας που δίνεται στην υγεία κατά την κατανομή του κρατικού προϋπολογισμού. Οποιαδήποτε πρόσθετη δημόσια δαπάνη για την υγεία θα πρέπει να χρησιμοποιείται προσεκτικά για τη μείωση των οικονομικών δυσκολιών και των ανεκπλήρωτων αναγκών των νοικοκυριών με χαμηλά εισοδήματα. Από μόνη της, η αύξηση των δημόσιων δαπανών για την υγεία δεν αποτελεί εγγύηση για καλύτερη οικονομική προστασία.
Συνοπτικά
- Τα χαμηλόμισθα νοικοκυριά στην Ελλάδα αντιμετωπίζουν εξοντωτικές δαπάνες υγείας, με το 36% να μην μπορεί να καλύψει βασικές ιατρικές ανάγκες.
- Σύμφωνα με την Eurostat, το 21,9% των πολιτών δεν έχει πρόσβαση σε αναγκαίες ιατρικές υπηρεσίες λόγω οικονομικών δυσκολιών.
- Οι καταστροφικές δαπάνες υγείας επηρεάζουν κυρίως το φτωχότερο 20% του πληθυσμού και αφορούν κυρίως φάρμακα και εξωτερική ιατρική περίθαλψη.
- Παρά την αύξηση των δημόσιων δαπανών για την υγεία, οι ανισότητες παραμένουν και προτείνονται πολιτικές για τη βελτίωση της οικονομικής προστασίας.
